2.Симптом гипоинтенсивного сигнала при магнитно-резонансной томографии. Основные причины уменьшения интенсивности сигнала на т1 и т2 – взвешенных изображениях.
Контраст тканей на МР-томограммах зависит от многих факторов. Прежде всего он обусловлен плотностью протонов в исследуемой ткани. Так анатомические области с
малым количеством протонов всегда индуцируют малый МР-сигнал и на МР-томограммах им соответствуют гипоинтенсивные (темные) участки. Однако на контрастность изображения влияет не только плотность протонов, но и времена их релаксации. Изменение величин Т1 и Т2 по-разному влияет на интенсивность МР-сигнала. Удлинение времени релаксации Т1 приводит к уменьшению интенсивности МР-сигнала. Удлинение времени релаксации Т2 приводит к увеличению интенсивности МР-сигнала. Соответственно этому, большинство патологических очагов на Т2-взвешенных томограммах имеют гиперинтенсивный, а на Т1-взвешенных – гипоинтенсивный сигнал. Дегидратация межпозвонковых дисков при остеохондрозе приводит к уменьшению интенсивности сигнала от них на обоих видах изображения за счет уменьшения протонной плотности. За счет полного отсутствия воды на любых видах изображения выглядят гипоинтенсивными участки кальцификации.
3.Лучевая терапия злокачественных опухолей молочной железы. Основные противопоказания. Виды и источники ионизирующих излучений для дистанционной лучевой терапии рака молочной железы. Возможности комбинированного и комплексного лечения.
Лучевая терапия при лечении РМЖ применяется в виде пред- или послеоперационного облучения,а также самостоятельно. Противопоказания: кахексия;декомпенсированные заболевания ССС,печени,почек;недостаточность органов кроветворения;акивные формы туберкулёза;некоторые психические заблевания.
В большинстве случаев используется дистанционная лучевая терапия — источник ионизирующего излучения находится на определенном расстоянии от тела пациента.
Показания к предоперационной лучевой терапии: размер >3см в диаметре, наличие явных регионарных мтс,фиксация опухоли к коже или гр.клетке, наличие изъязвлений кожи,отек кожи,быстрый рост опухоли. Лучевому воздействию подвергаются мол железа и зоны регионарного метастазирования. Облучение проводят на источниках высоких энергий. Сумммарные очаговые дозы составляют 40-50 Гр,подведенные за 4-5 недель. В схемах предоперационного лечения используют также локальную гипертермию в сочетании с облучением,а также химиотерапию через катетер, установленный во внутреннюю грудную артерию.
Послеоперационное облучение выполняют у больных, лечение которых было начато с операции. Облучение начинают на 12-14день. Дозы на область рубца доводят до 50-60 Гр,на регионарные области – до 45-50 Гр. Также пименяют гормональное и химиотерапевтическое лечение.
В тех случаях,когда предоперационное облучение планировалось с целью перевода опухоли в разряд резектабельных,но операция все же оказалась невыполнимой,лучевая терапия становится самостоятельным методом лечения с доведением доз до уровня радикальных.
1.Цифровая рентгенография. Особенности получения изображения. Диагностические возможности цифровой рентгенографии.
Развитие компьютерной техники позволило разработать цифровой способ получения рентгеновского изображения. В цифровых аппаратах рентгеновское изображение поступает в специальное устройство – аналого-цифровой преобразователь (АЦП), в котором электрический сигнал, несущий информацию о рентгеновском изображении, кодируется в цифровую форму. Поступая затем в компьютер, цифровая информация обрабатывается в нем по заранее составленным программам, выбор которых зависит от задач исследования. Превращение цифрового образа в аналоговый происходит в цифро-аналоговом преобразователе (ЦАП), функция которого противоположна АЦП.
Преимущества и возможности цифровой рентгенографии: 1) быстрота получения изображения, 2) широкие возможности его постпроцессорной обработки (коррекция яркости и контрастности, подавление шума, преимущественное выделение костных либо мягких структур и т.д.), 3) отсутствие фотолабораторного процесса, 4) электронное архивирование изображений, 5) быстрая передача изображения на значительные расстояния без потери качества, в том числе в другие лечебные учреждения.
2.Симптом гиперденсного изменения плотности при компьютерной томографии. Основные причины повышения плотности тканей.
Формирование изображения при КТ, как и при рентгенологическом исследовании, происходит благодаря тому, что различные органы и ткани по-разному поглощают рентгеновские лучи, что зависит в первую очередь от плотности объекта. Для определения плотности объектов при КТ существует так называемая шкала Хаунсфилда, согласно которой для каждого органа и ткани подсчитан коэффициент абсорбции. Все положительные части шкалы – более плотные (печень, селезенка, мышцы и т.д.) или гиперденсивные.
Следовательно, гиперденсивными будут все элементы и образования, которые обладают способностью хорошо поглощать рентгеновское излучение. Такую картину могут давать различные новообразования головного мозга, очаги рассеянного склероза, участки
3.Лучевая терапия фантомной боли. Абсолютные противипоказания. Виды и источники ионизирующих излучений для лучевой терапии фантомной боли.
У многих больных после ампутации конечности возникают мучительные боли в культе или фантомные боли, которые воспринимаются как исходящие из несуществующей (ампутированной) конечности. Лучевому воздействию подвергают культю, соответствующие рефлексогенные зоны, а при наличии расстройства симпатической нервной системы – ее узлы. Облучение в разовой дозе 0,3-0,4 Гр проводят с интервалом 2-3 дня. Суммарная доза в области культи составляет 2-3 Гр, в рефлексогенных зонах – 1,5-2 Гр, на симпатические узды – до 1 Гр.
1.Ангиография. Особенности получения изображения. Диагностические возможности метода. Дигитальная субтракционная ангиография.
Ангиография – рентгенологическое исследование кровеносных сосудов, производимое с применением контрастных веществ. Для искусственного контрастирования в кровяное и лимфатическое русло вводят раствор органического соединения йода. Ангиографию применяют для исследования гемодинамики и выявления собственно сосудистой патологии, диагностики повреждений и пороков развития органов, распознавания воспалительных, дистрофических и опухолевых поражений, вызывающих нарушение функции и морфологии сосудов. Ангиография является необходимым этапом при проведении эндоваскулярных операций.
Ангиографию производят путем пункции сосуда или его катетеризации. Пункцию применяют при исследовании сонных артерий, артерий и вен нижних конечностей, брюшной аорты и её ветвей. Однако основным способом ангиографии в настоящее время является катетеризация сосуда (бедренной артерии): 1) больного укладывают на спину, обрабатывают операционное поле, 2) прощупывают пульсацию артерии, проводят местную анестезию 0,5% раствором новокаина, делают разрез кожи длиной 0,3-0,4 см, проделывают ход к артерии, 3) в артерию вводят иглу с широким просветом, колющий стилет удаляют, 4) через иглу вводят металлический проводник до нужного уровня, 5) иглу удаляют и по проводнику вводят рентгеноконтрастный катетер, через который вводят контрастное вещество.
Читайте также: Если ткань залоснилась как убрать
После этого начинается скоростная рентгеновская съемка, снимки проявляют, катетер удаляют, на место пункции накладывают давящую повязку на сутки.
Дигитальная субтракционная ангиография – это метод рентгеновского исследования сосудов, в основе которого лежит принцип компьютерного вычитания (субтракции) двух изображений, записанных в памяти компьютера, — снимков до и после введения контрастного вещества в сосуд. Благодаря компьютерной обработке итоговая рентгенологическая картина сердца и сосудов отличается высоким качеством, но главное – на ней можно выделить изображение сосудов из общего изображения исследуемой части тела. Существенным преимуществом ДСА по сравнению с другими методиками является уменьшение необходимого количества рентгеноконтрастного вещества, поэтому можно получить изображение сосудов при большом разведении контрастного вещества.
Тут вы можете оставить комментарий к выбранному абзацу или сообщить об ошибке.
2 признаки гиперденсного усиления при кт причины повышения плотности тканей
а) Терминология:
1. Аббревиатуры:
• Преходящие различия плотности печени (ПРПП)
• Преходящие различия интенсивности печени (ПРИП)
2. Определение:
• Преходящее повышение плотности печени (ПРПП) или интенсивности (ПРИП) в артериальной фазе при КТ или МР-исследованиях, обусловленное регионарными вариациями венозного и артериального кровотока в печени
1. Общая характеристика:
• Лучший диагностический критерий:
о Клиновидный участок повышенной плотности в артериальной фазе контрастного усиления:
— Становится изоденсным (изоинтенсивным) паренхиме печени в портально-венозную и отсроченную фазу контрастного усиления
• Локализация:
о Периферические отделы печени, возле ее капсулы
• Размер:
о Различный, в зависимости от этиологии:
— Часто изменения затрагивают долю или сегмент печени, особенно, если обусловлены неопластическим процессом
• Морфология:
о Клиновидная форма, четкие границы:
— Изменения обычно являются субсегментарными
о Преходящее повышение плотности сегмента или доли печени должно иметь идентифицируемую причину
о Небольшие подкапсульные ПРПП чаще возникают на фоне цирроза при отсутствии каких-либо очагов
о Наличие округлого очага на вершине «клина» (треугольника) обычно говорит о том, что ПРПП обусловлено опухолью
2. Рекомендации по визуализации:
• Лучший метод диагностики:
о КТ с контрастным усилением (артериальная и портально-венозная фаза)
• Выбор протокола:
о Сканирование (в артериальную фазу) начинается через 25-40 секунд после болюсного введения контрастного вещества в вену:
— Объем вводимого контраста должен быть адекватным (больше 100 мл), а скорость 3 мл/сек и выше
о Портально-венозная фаза начинается спустя 60-80 секунд после внутривенного введения контраста
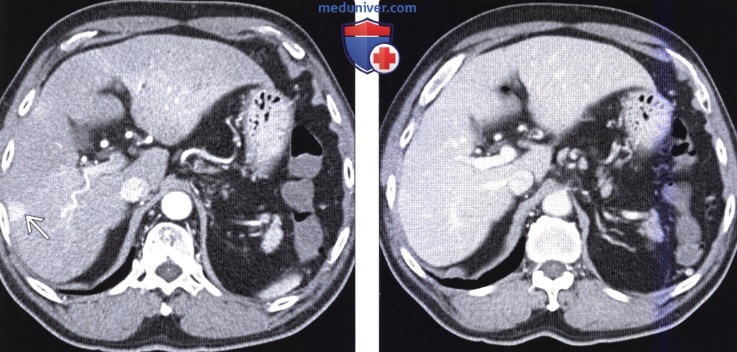 (Слева) На аксиальной КТ в артериальной фазе контрастного усиления у мужчины 60 лет с циррозом печени визуализируется один из нескольких периферических, мелких, гиперваскулярных очагов клиновидной формы.
(Слева) На аксиальной КТ в артериальной фазе контрастного усиления у мужчины 60 лет с циррозом печени визуализируется один из нескольких периферических, мелких, гиперваскулярных очагов клиновидной формы.
(Справа) На аксиальной КТ в портально-венозной фазе в этом же случае не определяется каких-либо очагов. Так обычно проявляют себя артерио-портальные шунты, часто обнаруживаемые в печени на фоне цирроза. Лучевые признаки, позволяющие предположить наличие артерио-портальных шунтов, включают в себя периферическое расположение (под капсулой печени), малый размер и «исчезновение» очагов в венозную и отсроченную фазу. 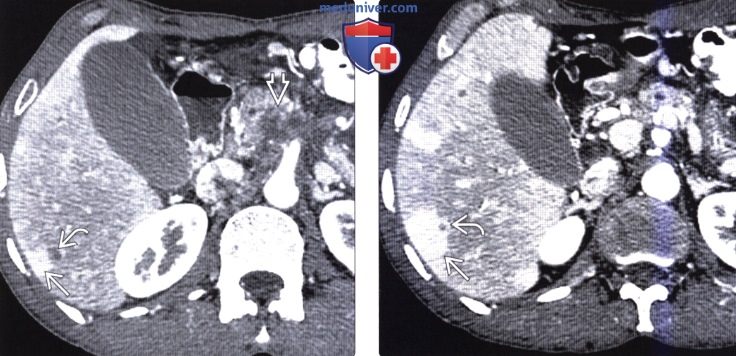 (Слева) На аксиальной КТ в артериальной фазе контрастного усиления у мужчины 67 лет, предъявляющего жалобы на боль в эпигастрии, потерю веса, с умеренно выраженным повышением функциональных печеночных проб, дистальнее мелкого гиподенсного метастаза рака поджелудочной железы визуализируется участок ПРПП клиновидной формы. Обратите внимание на гиподенсное образование в головке поджелудочной железы.
(Слева) На аксиальной КТ в артериальной фазе контрастного усиления у мужчины 67 лет, предъявляющего жалобы на боль в эпигастрии, потерю веса, с умеренно выраженным повышением функциональных печеночных проб, дистальнее мелкого гиподенсного метастаза рака поджелудочной железы визуализируется участок ПРПП клиновидной формы. Обратите внимание на гиподенсное образование в головке поджелудочной железы.
(Справа) На аксиальной КТ в артериальной фазе контрастного усиления у этого же пациента вновь определяется очень маленький вторичный очаг на вершине «треугольника» ПРПП. 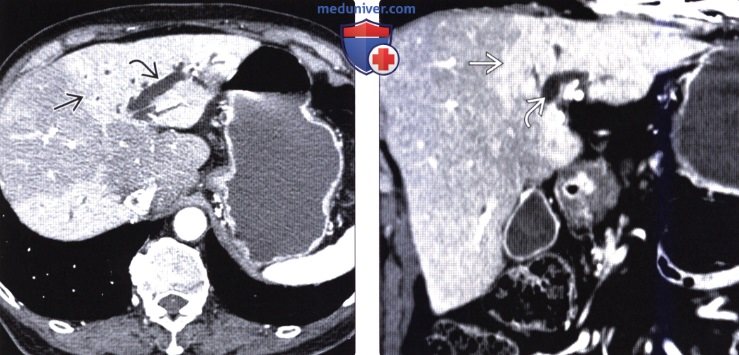 (Слева) На аксиальной КТ с контрастным усилением у женщины 57 лет с желтухой и жалоба -ми на потерю веса, неопределенные болевые ощущения в животе, определяется расширение левого главного желчного протока, визуализируется также ПРПП в левой доле печени.
(Слева) На аксиальной КТ с контрастным усилением у женщины 57 лет с желтухой и жалоба -ми на потерю веса, неопределенные болевые ощущения в животе, определяется расширение левого главного желчного протока, визуализируется также ПРПП в левой доле печени.
(Справа) На корональной КТ с контрастным усилением у этой же пациентки визуализируются расширенные желчные протоки и участок преходящего повышения плотности в левой доле печени, обусловленный холангиокарциномой, билиарной обструкцией, повышением давления в синусоидах и регионарным снижением портального кровотока.
3. КТ преходящих различий плотности и интенсивности печени (ПРПП, ПРИП):
• Участок клиновидной формы с четкими границами, в периферических отделах печени, идентифицируемый на томограммах в артериальной фазе контрастного усиления:
о Становится изоденсным паренхиме печени (и, следовательно, незаметным) в портально-венозной и отсроченной фазе
• Возможно обнаружение специфической причины ПРПП: объемного образования печени (или расположенного около печени), признаков тромбоза воротной или печеночной вены
4. МРТ преходящих различий плотности и интенсивности печени (ПРПП, ПРИП):
• Участки повышенного накопления контраста в артериальную фазу (с использованием препаратов на основе гадолиния):
о Становятся изоинтенсивными печени в венозную и отсроченную фазу контрастного усиления
5. УЗИ:
• Специфические изменения отсутствуют, если не используется контрастное усиление с применением специальных агентов:
о Например, микропузырьков
6. Радионуклидная диагностика:
• Участки преходящего повышения плотности печени могут обусловливать возникновение «псевдопоражений» при радиоизотопных исследованиях:
о «Горячие» очаги накопления коллоидной серы, меченой технецием, в левой доле печени при обструкции верхней полой вены
о «Горячие» очаги, обусловленные повышенным накоплением ФДГ в областях преходящего повышения плотности печени:
— Могут быть ошибочно интерпретированы как опухоль
Читайте также: Какие продукты есть для восстановления хрящевой ткани
 (Слева) На КТ в артериальной фазе контрастного усиления у мужчины 46 лет с циррозом печени и ПРПП, возникшим после биопсии, определяется усиление контрастирования части латерального сегмента печени, и раннее контрастирование вены, дренирующей этот сегмент. Эти изменения обусловлены наличием артерио-портального шунта и являются результатом ранее выполненной биопсии печени в данной области.
(Слева) На КТ в артериальной фазе контрастного усиления у мужчины 46 лет с циррозом печени и ПРПП, возникшим после биопсии, определяется усиление контрастирования части латерального сегмента печени, и раннее контрастирование вены, дренирующей этот сегмент. Эти изменения обусловлены наличием артерио-портального шунта и являются результатом ранее выполненной биопсии печени в данной области.
(Справа) На КТ в портально-венозной фазе контрастного усиления у этого же пациента все изменения исчезают, в том числе и со стороны ветви воротной вены в латеральном сегменте. 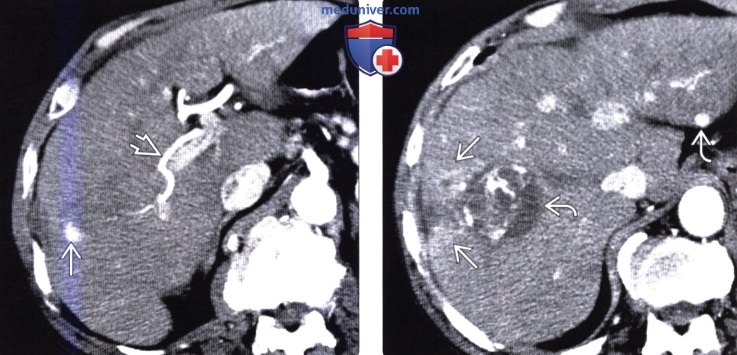 (Слева) На КТ в артериальной фазе контрастного усиления у мужчины 60 лет с ПРПП на фоне гепатоцеллюлярного рака визуализируется правая печеночная артерия, виден также очаг в правой доле, интенсивно накапливающий контраст.
(Слева) На КТ в артериальной фазе контрастного усиления у мужчины 60 лет с ПРПП на фоне гепатоцеллюлярного рака визуализируется правая печеночная артерия, виден также очаг в правой доле, интенсивно накапливающий контраст.
(Справа) На КТ в артериальной фазе контрастного усиления у этого же пациента визуализируется неравномерно гиперваскулярная опухоль (ГЦР). В непосредственной близости от образования находится гиперденсный участок, имеющий клиновидную форму, — это, скорее всего, преходящее повышение плотности печени или зона патологически измененной перфузии. 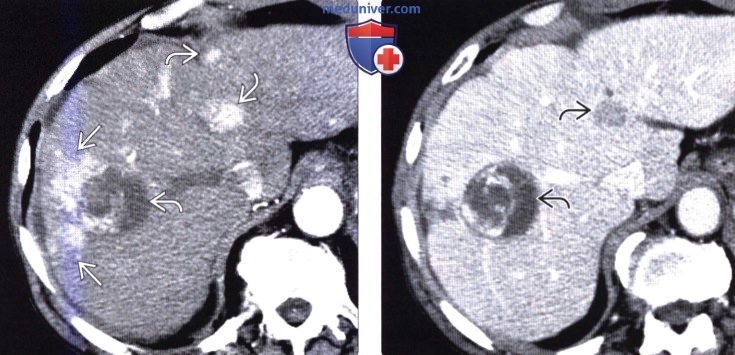 (Слева) На КТ в артериальной фазе контрастного усиления у этого же пациента визуализируются множественные гиперваскулярные опухолевые узлы. Дистальнее наибольшего из узлов виден участок преходящего повышения плотности печени, обусловленный обструкцией сегментарной ветви воротной вены опухолью.
(Слева) На КТ в артериальной фазе контрастного усиления у этого же пациента визуализируются множественные гиперваскулярные опухолевые узлы. Дистальнее наибольшего из узлов виден участок преходящего повышения плотности печени, обусловленный обструкцией сегментарной ветви воротной вены опухолью.
(Справа) На аксиальной КТ в портально-венозную фазу контрастного усиления у этого же пациента участок ПРПП становится значительно менее очевидным; кроме того, определяется «вымывание» контраста из узлов ГЦР. «Вымывание» контраста является важным дифференциальным критерием, позволяющим отличить ПРПП от опухоли; в противном случае можно переоценить истинный размер образования.
в) Дифференциальная диагностика преходящих различий плотности и интенсивности печени (ПРПП, ПРИП):
1. Гиперваскулярные образования печени:
• Гепатоцеллюлярный рак, очаговая узелковая гиперплазия, гиперваскулярные метастазы (чаще всего карциноидной опухоли, нейроэндокринных опухолей)
• Обычно имеют округлую или овоидную форму (не клиновидную)
• Может наблюдаться «вымывание» контраста в портально-венозную фазу
• Могут приводить к формированию ПРПП или артериопорталь-ных шунтов:
о Тем не менее, объемные образования необходимо отличать от ПРПП
о Имеют типичную округлую форму
о Могут располагаться на вершине «треугольника» ПРПП
2. Очаговый сливной фиброз:
• Ретракция капсулы, уменьшение объема цирротически измененной печени
• Клиновидная зона повышенной плотности, видимая в отсроченной (а не в артериальной) фазе контрастного усиления
• Часто локализуется в четвертом сегменте печени
3. Гемангиома:
• Узел с периферическим контрастным усилением по типу «незамкнутого кольца»
• Для капиллярных гемангиом характерно контрастное усиление по типу «заполняющей вспышки»: равномерное увеличение плотности в артериальной фазе
• Повышение плотности гемангиомы обусловлено задержкой в ней большого количества крови и контрастного вещества
• Гемангиомы могут обусловливать возникновение ПРПП или формирование артериопортальных шунтов:
о Намного чаше в результате «эффекта сифона», чем сдавливания ветвей воротной вены
4. Участок сохранной паренхимы печени на фоне жирового гепатоза:
• Сохранные участки печени имеют относительно высокую плотность и окружены гиподенсной печеночной паренхимой, инфильтрированной липидами
• Чаще всего обнаруживаются в сегментах 4А и 4В в непосредственной близости от ямки желчного пузыря
• Более очевидны на КТ или МРТ без контрастного усиления, в отличие от ПРПП
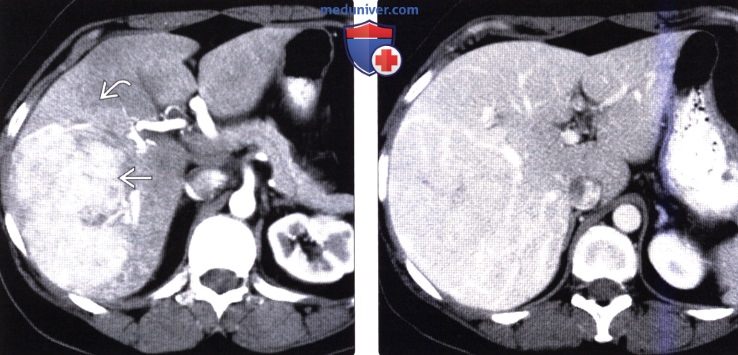 (Слева) На КТ с контрастным усилением у молодой женщины определяется большое, равномерно гиперваскулярное образование в печени (очаговая узелковая гиперплазия). Обратите внимание, что вся правая доля печени интенсивно накапливает контраст в артериальную фазу, возможно, вследствие «эффекта сифона», обусловленного гиперваскулярным узлом ОНГ либо сдавливанием правой долевой ветви воротной вены.
(Слева) На КТ с контрастным усилением у молодой женщины определяется большое, равномерно гиперваскулярное образование в печени (очаговая узелковая гиперплазия). Обратите внимание, что вся правая доля печени интенсивно накапливает контраст в артериальную фазу, возможно, вследствие «эффекта сифона», обусловленного гиперваскулярным узлом ОНГ либо сдавливанием правой долевой ветви воротной вены.
(Справа) На КТ в портально-венозной фазе контрастного усиления у этой же пациентки определяется, что ПРПП и ОНГ практически сравнялись по плотности с паренхимой печени. 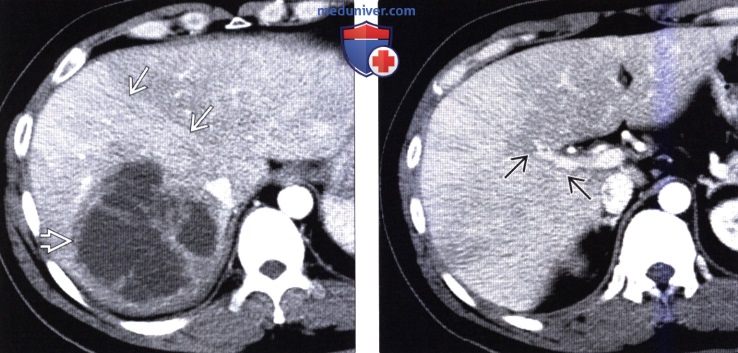 (Слева) На аксиальной КТ с контрастным усилением у женщины 33 лет, у которой ПРПП обусловлена абсцессом печени, визуализируется большое многокамерное образование, имеющее стенку, накапливающую контраст, а также перегородки, что характерно для пиогенного абсцесса. Обратите внимание, что правая доля печени более интенсивно накапливает контраст.
(Слева) На аксиальной КТ с контрастным усилением у женщины 33 лет, у которой ПРПП обусловлена абсцессом печени, визуализируется большое многокамерное образование, имеющее стенку, накапливающую контраст, а также перегородки, что характерно для пиогенного абсцесса. Обратите внимание, что правая доля печени более интенсивно накапливает контраст.
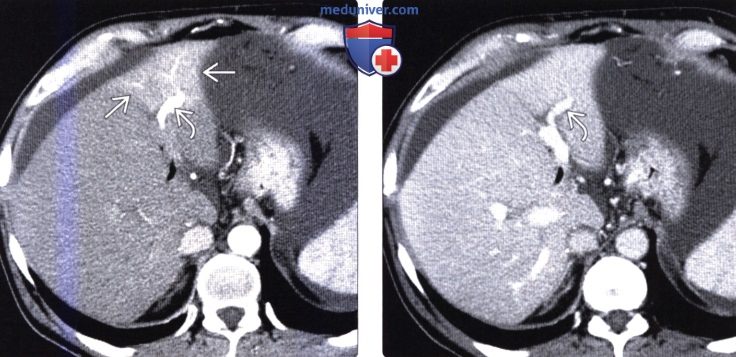
(Справа) На КТ с контрастным усилением в этом же случае определяется участок преходящего повышения плотности правой доли печени, обусловленный двумя факторами: «эффектом сифона» из-за абсцесса, вызывающего приток дополнительного количества артериальной крови в правую долю, а также, что более важно, тромбозом ветвей воротной вены правой доли. 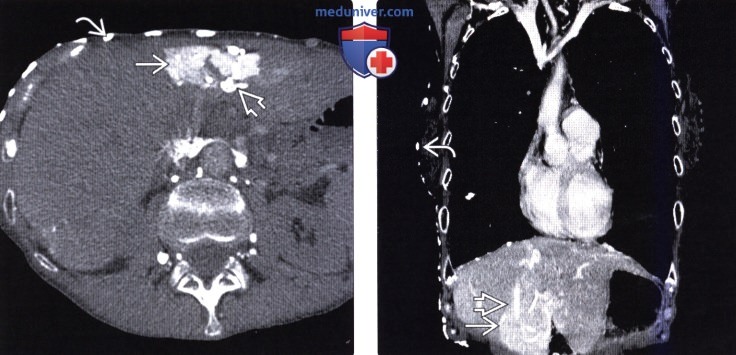 (Слева) На аксиальной КТ в артериальной фазе контрастного усиления определяется повышение плотности медиальных отделов левой доли, обусловленное коллатеральным током венозной крови по венам грудной стенки, диафрагмы и печени. Эти изменения являются характерными для обструктивного поражения верхней полой вены с формированием коллатерального кровотока.
(Слева) На аксиальной КТ в артериальной фазе контрастного усиления определяется повышение плотности медиальных отделов левой доли, обусловленное коллатеральным током венозной крови по венам грудной стенки, диафрагмы и печени. Эти изменения являются характерными для обструктивного поражения верхней полой вены с формированием коллатерального кровотока.
(Справа) На корональной КТ в этом же случае определяется окклюзия верхней полой вены; видны коллатеральные венозные сосуды в грудной стенке, в печени; определяется также повышение плотности медиального сегмента вследствие накопления контраста.
1. Общая характеристика:
• Этиология:
о Кровоснабжение участков ПРПП не нарушено, фармакодинамика контрастных веществ не изменена:
— Артериальная фаза контрастного усиления (начинается примерно через 20-40 сек. после введения контраста):
Йодсодержащий контраст попадает в печень по печеночной артерии, где происходит его «разведение» в соотношении 3:1 в синусоидах при смешивании с венозной кровью, поступающей в печень по ветвям воротной вены
— Венозная фаза (60-80 секунд после введения контраста):
Кровь с контрастным веществом попадает в печень по системе воротной вены
Что приводит к максимальному увеличению плотности паренхимы печени
— Снижение притока крови по системе воротной вены и увеличение артериального кровотока, обусловленное любым процессом, может привести к возникновению ПРПП
о ПРПП в результате снижения кровотока по системе воротной вены:
— Тромбоз сегментарных, периферических ветвей воротной вены:
На фоне гиперкоагуляции
Или септического тромбофлебита, обусловленного, например, аппендицитом или дивертикулом
— Сдавливание печени извне: ребрами, подкапсульной гематомой
— Сдавливание или окклюзия воротной вены объемным образованием (опухолью или абсцессом)
— Повышение давления в синусоидах вследствие холангита или билиарной обструкции
о ПРПП в результате усиления артериального кровотока:
— Периферические артерио-портальные шунты при циррозе
— Гиперваскулярные объемные образования:
Могут приводить к усилению кровотока в окружающей паренхиме печени вследствие «эффекта сифона»
Гепатоцеллюлярный рак
Гиперваскулярные метастазы в печени (например, нейроэндокринных опухолей)
Капиллярная гемангиома
Пиогенный абсцесс печени
— Посттравматическая или врожденная артерио-портальная фистула:
Вследствие биопсии печени
о После проникающей или тупой травмы живота:
После оперативных вмешательств
Врожденная геморрагическая телеангиэктазия (болезнь Ослера-Вебера-Рендю)
о Третий альтернативный или дополнительный путь притока венозной крови в печень:
— Отток венозной крови от желчного пузыря в прилежащие отделы печени:
Повышенное накопление контраста сегментами печени около желчного пузыря может быть обусловлено холециститом
Что обусловливает появление симптома «ободка» на КТ с контрастным усилением и при гепатобилиарной сцинтиграфии с технецием
— Околопупочные и парадиафрагмальные вены:
Соединяют воротную вену с системными венозными сосудами
Так, ПРПП в четвертом сегменте печени возникает вследствие коллатерального кровотока по венам печени в условиях окклюзии верхней или нижней полой вены
При сцинтиграфии с коллоидной серой, меченой технецием, определяется симптом «горячего» квадранта (медиального сегмента)
• Ассоциированные патологические изменения:
о Состояния, характеризующиеся повышенной свертываемостью крови (в случаях окклюзии портальной вены)
о Аппендицит, дивертикулит, осложненный септической окклюзией воротной вены, а также, возможно, абсцессом печени
о Первичная опухоль или метастазы
Читайте также: Сколько стоят куклы ручной работы из ткани
2. Макроскопические и хирургические особенности:
• Опухолевая инвазия или обструкция вен:
о Опухоли (в порядке уменьшения частоты): гепатоцеллюлярный рак, холангиокарцинома, метастазы
3. Микроскопия:
• Отсутствие изменений тканевой структуры в фокусе ПРПП
• Новообразования печени или другие изменения, являющиеся причиной ПРПП, в прилежащих тканях
д) Клинические особенности:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Большей частью симптоматика обусловлена причинным заболеванием:
— Системным венозным тромбозом, опухолью, инфекцией
о ПРПП не провоцируют возникновение симптоматики:
— Травматические или врожденные артериовенозные шунты, приводящие к сбрасыванию большого количества крови, могут обусловливать возникновение сердечной недостаточности с повышенной фракцией выброса:
Особенно у пациентов с врожденной геморрагической телеангиэктазией (болезнью Ослера-Вебера-Рендю)
2. Демография:
• Возраст:
о Любой
• Эпидемиология:
о Встречаемость ПРПП выше у пациентов с циррозом печени
о ПРПП относительно часто возникают на фоне метастатического поражения печени при первичных опухолях ЖКТ:
— Метастазирование происходит по системе воротной вены:
Метастазы могут вызывать окклюзию ветви воротной вены
3. Течение и прогноз:
• При инвазии воротной вены-прогноз неблагоприятный:
о В случае гепатоцеллюлярного рака, холангиокарциномы, метастазов
• Состояния, проявляющиеся повышенной свертываемостью крови, должны своевременно распознаваться и корректироваться:
о Лучевые методы диагностики позволяют первыми обнаружить ключевые признаки данных состояний
• Септические эмболы, являющиеся причиной возникновения ПРПП, обязательно должны быть идентифицированы:
о Септическая эмболия чаще всего является следствием вялотекущего («тлеющего») дивертикулита или аппендицита
4. Лечение:
• Коррекция причинного заболевания (инфекционного или опухолевого)
е) Диагностическая памятка. Советы по интерпретации изображений:
• Необходимо как можно тщательнее анализировать «верхушку» треугольника ПРПП с целью поиска мелких образований печени
ж) Список использованной литературы:
1. Bhattacharya A et al: Segmental hepatic concentration of 18F-FDG-labeled autologous leukocytes causing a «pseudo-lesion» on PET/СТ in a patient with transient hepatic attenuation difference. Clin Nucl Med. 38(10):e399-401,2013
2. Ames JT et al: Septic thrombophlebitis of the portal venous system: clinical and imaging findings in thirty-three patients. Dig DisSci. 56(7):2179-84, 2011
3. Desser TS: Understanding transient hepatic attenuation differences. Semin Ultrasound CT MR. 30(5):408-17, 2009
4. Torabi M et al: CT of nonneoplastic hepatic vascular and perfusion disorders. Radiographics. 28(7):1967-82, 2008
5. Ahn JH et al: Nontumorous arterioportal shunts in the liver: CT and MRI findings considering mechanisms and fate. Eur Radiol. 20(2)385-94, 2010
6. Kim SW et al: Diffuse pattern of transient hepatic attenuation differences in viral hepatitis: a sign of acute hepatic injury in patients without cirrhosis. J Comput Assist Tomogr. 34(5):699-705, 2010
7. Pradella S et al: Transient hepatic attenuation difference (THAD) in biliary duct disease. Abdom Imaging. 34(5):626-33, 2009
8. Hwang SH et al: Transient hepatic attenuation difference (THAD) following transcatheter arterial chemoembolization for hepatic malignancy: changes on serial CT examinations. Eur Radiol. 18(8):1596-603, 2008
9. Colagrande S et al: Transient hepatic intensity differences: part 1, Those associated with focal lesions, AJR Am J Roentgenol. 188(1):154-9, 2007
Редактор: Искандер Милевски. Дата публикации: 24.2.2020
- Свежие записи
- Балкон в многоквартирном доме: является ли он общедомовым имуществом?
- Штраф за остекление балкона в 2022: что это и как избежать наказания
- Штраф за мусор с балкона: сколько заплатить за выбрасывание окурков
- Оформление балконного окна: выбираем шторы из органзы
- Как выбрать идеальные шторы для маленькой кухни с балконом
